目前,针对女性行之有效的避孕方式超过 10 种,包括口服避孕药、贴剂、宫内节育器、避孕环等。而其中,口服避孕药又占据了极大的市场份额。
根据医药网数据显示,2017 年避孕药零售市场规模约 21.06 亿元,其中紧急避孕药市场份额最大,占比超 70%,而避孕药的使用率更是达到了 98.62%。
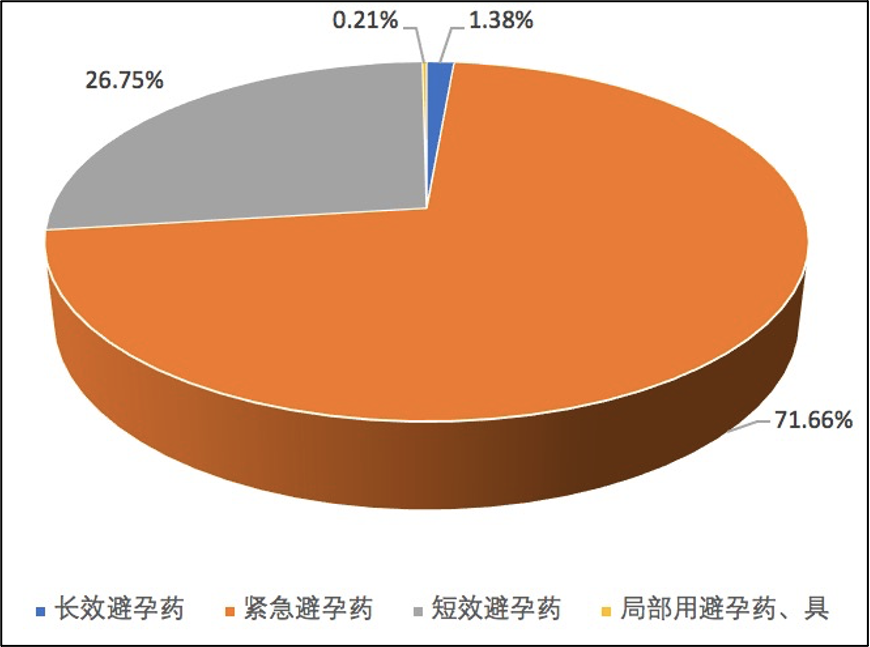 女性避孕药使用药物占比
在我国上市的几十甚至上百种避孕药中,无一例外都只适用于女性。
相比之下,男性可采用的避孕方式只有避孕套和结扎术。
根据一项 2011 年的回顾研究显示,使用避孕套的男性有超 18% 概率可以使女性怀孕。即使按照要求标准使用,也有至少 2% 的避孕失败可能。
同时,因为本身会引起性体验下降,在男性群体中,避孕套使用的依从性较差。
而
结扎术更是因为手术不可逆、「一扎定终身」而几乎无人问津。
2002 年一项对来自四大洲 9000 名男性的调查显示,有 55% 的男性称如果有合适的,他们愿意使用安全可靠的男性避孕药。
巨大的市场需求、选择有限的避孕方式,让在两性关系中「频频犯错」的男性期待一款体验感舒适、有效性高、无侵入性伤害的避孕方式。
但现实是,从上世纪 50 年代开始研发到现在,没有一款可靠的避孕药能被男性接受。
「虽然媒体周期性地出来预测新款男性避孕药将在 5~10 年内出现」,华盛顿大学医学院教授约翰逊
(John Amory)称,「但搞笑的是我们过去三十年一直都是这么说的。」
上世纪八十年代,由于人口飞速增长,一款名为 RISUG(Reversible Inhibition of Sperm Under Guidance)的男性避孕药在印度横空出世。
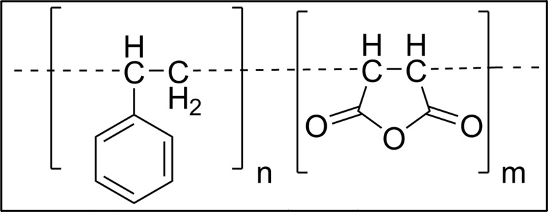
在研究下水管道系统净化时,科研人员偶然发现了一种聚合材料——苯乙烯马来酸酐(SMA)能够内衬于管道,在不侵蚀管道本身的同时杀死细菌,起到枢水泵管道消毒作用。
SMA,又名苯乙烯顺丁烯二酸酐,是一种由苯乙烯和顺丁烯二酸酐形成的合成多聚体,因拥有高热抵抗性、稳定性和强反应性的酸酐基团,被广泛应用于工程塑料领域。同时,SMA 在二甲基亚砜(DMSO)具有极高的溶解性。
然而好景不长,因合作中断,科研人员对 SMA 净化下水管道系统的研究工作不得不提前终止。
但没有用于城市污水管道的 SMA,转而应用到男性体内的另一种管道——输精管。
输精管是一对弯曲的细管,一端与附睾管相通,另一端与精囊腺汇合,精囊腺又发出射精管而后开口于后尿道。其主要功能可以把精子从附睾输送到尿道,是成熟精子从附睾输送到前列腺部尿道的唯一通道。
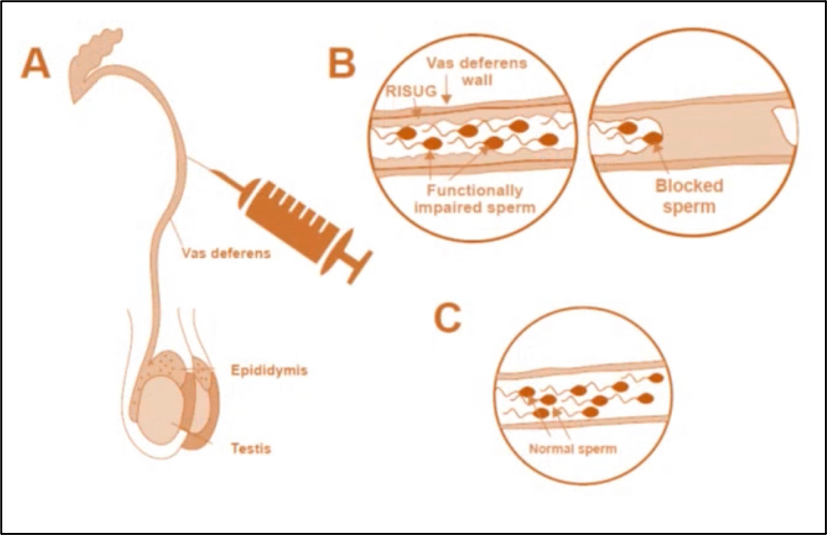
经过多年的潜心研究,一款新型男性避孕药——RISUG 最终研制成功。它是将 SMA 按比例溶于 DMSO 得到的复合多聚体。根据其特点,研究人员设计出了一种不需要侵入性手术就能完成避孕的治疗方法。
操作原理非常简单。医生会先在阴囊处作小开口,将输精管拉出,在管内注入 RISUG。它可以依靠 DMSO 附着于输精管内壁上,在 72 小时内形成一层薄膜。
薄膜并不完全阻碍正常的精子通过输精管,避免出现类似于输精管结扎术后出现附睾管内压过大的情况。
RISUG 混合多聚体主要通过两方面作用达成避孕效果。
形成的薄膜可以在一定程度上阻碍精子的流出,但这一点并不会产生直接的避孕效果。
暴露在管腔内的 SMA 的 COOH 基团能电离出氢离子,通过吸引管液中带负电的蛋白,从而将蛋白携带正电荷的一侧朝向管腔,在 48 小时内形成一个巨大带正电的「蛋白套」。
当带有负电的正常精子经过时,「蛋白套」的正电子作用可导致精子顶体损伤;同时带正电子还能创造酸性环境,使精子还未冲出输精管就被摧毁,从而达到避孕的目的。
此外,RISUG 并不会永久地影响男性生殖功能。
当药物使用者决定恢复生育功能时,可通过注入 DMSO 将 SMA 完全溶解,失去 SMA 的多聚体便很快的丧失「杀精」效果。
由于在老鼠、猴子良好的实验效果,自上世纪 80 年代开始,RISUG 的临床试验便开始有条不紊的展开。
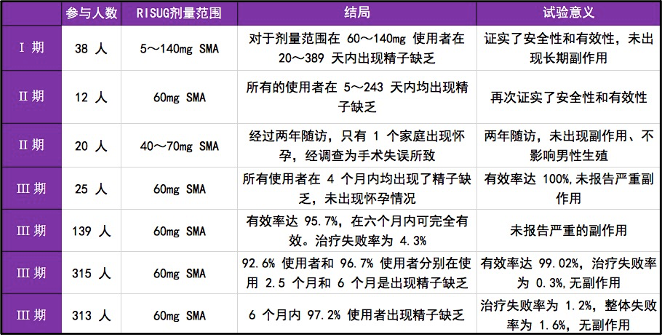
1993 年,研究人员开展了首个临床一期试验,共纳入 38 名成年正常男性,通过注射不同浓度的 SMA 混合多聚体,主要对药物的安全性进行验证。
试验结果表明仅含有 DMSO 或低剂量 SMA 的聚体对精子数几乎没有长期影响,但当 SMA 超过 60mg 则能显著降低精子数。
另外,药物对性欲并无影响,
所有的试验对象在随访过程中均表示在使用药物后可以保证正常的性生活频率。
随后进行的二、三期临床试验更是凭借着超高的有效性和极好的安全性让人们看到了希望。
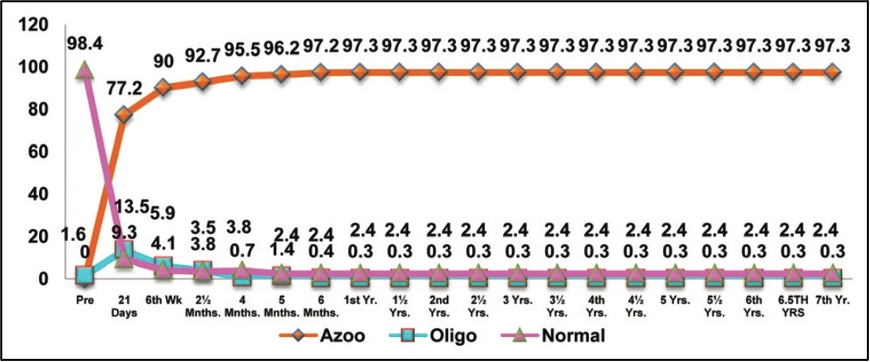
从 1998 年到 2017 年共有至少四个三期临床试验完成,平均有效率高达 97.7%,最高有效率超过 99%。
RISUG 一项临床试验有效性数据(纵坐标为使用人群无精百分比 )
女性避孕药使用药物占比
在我国上市的几十甚至上百种避孕药中,无一例外都只适用于女性。
相比之下,男性可采用的避孕方式只有避孕套和结扎术。
根据一项 2011 年的回顾研究显示,使用避孕套的男性有超 18% 概率可以使女性怀孕。即使按照要求标准使用,也有至少 2% 的避孕失败可能。
同时,因为本身会引起性体验下降,在男性群体中,避孕套使用的依从性较差。
而
结扎术更是因为手术不可逆、「一扎定终身」而几乎无人问津。
2002 年一项对来自四大洲 9000 名男性的调查显示,有 55% 的男性称如果有合适的,他们愿意使用安全可靠的男性避孕药。
巨大的市场需求、选择有限的避孕方式,让在两性关系中「频频犯错」的男性期待一款体验感舒适、有效性高、无侵入性伤害的避孕方式。
但现实是,从上世纪 50 年代开始研发到现在,没有一款可靠的避孕药能被男性接受。
「虽然媒体周期性地出来预测新款男性避孕药将在 5~10 年内出现」,华盛顿大学医学院教授约翰逊
(John Amory)称,「但搞笑的是我们过去三十年一直都是这么说的。」
上世纪八十年代,由于人口飞速增长,一款名为 RISUG(Reversible Inhibition of Sperm Under Guidance)的男性避孕药在印度横空出世。
在研究下水管道系统净化时,科研人员偶然发现了一种聚合材料——苯乙烯马来酸酐(SMA)能够内衬于管道,在不侵蚀管道本身的同时杀死细菌,起到枢水泵管道消毒作用。
SMA,又名苯乙烯顺丁烯二酸酐,是一种由苯乙烯和顺丁烯二酸酐形成的合成多聚体,因拥有高热抵抗性、稳定性和强反应性的酸酐基团,被广泛应用于工程塑料领域。同时,SMA 在二甲基亚砜(DMSO)具有极高的溶解性。
然而好景不长,因合作中断,科研人员对 SMA 净化下水管道系统的研究工作不得不提前终止。
但没有用于城市污水管道的 SMA,转而应用到男性体内的另一种管道——输精管。
输精管是一对弯曲的细管,一端与附睾管相通,另一端与精囊腺汇合,精囊腺又发出射精管而后开口于后尿道。其主要功能可以把精子从附睾输送到尿道,是成熟精子从附睾输送到前列腺部尿道的唯一通道。
经过多年的潜心研究,一款新型男性避孕药——RISUG 最终研制成功。它是将 SMA 按比例溶于 DMSO 得到的复合多聚体。根据其特点,研究人员设计出了一种不需要侵入性手术就能完成避孕的治疗方法。
操作原理非常简单。医生会先在阴囊处作小开口,将输精管拉出,在管内注入 RISUG。它可以依靠 DMSO 附着于输精管内壁上,在 72 小时内形成一层薄膜。
薄膜并不完全阻碍正常的精子通过输精管,避免出现类似于输精管结扎术后出现附睾管内压过大的情况。
RISUG 混合多聚体主要通过两方面作用达成避孕效果。
形成的薄膜可以在一定程度上阻碍精子的流出,但这一点并不会产生直接的避孕效果。
暴露在管腔内的 SMA 的 COOH 基团能电离出氢离子,通过吸引管液中带负电的蛋白,从而将蛋白携带正电荷的一侧朝向管腔,在 48 小时内形成一个巨大带正电的「蛋白套」。
当带有负电的正常精子经过时,「蛋白套」的正电子作用可导致精子顶体损伤;同时带正电子还能创造酸性环境,使精子还未冲出输精管就被摧毁,从而达到避孕的目的。
此外,RISUG 并不会永久地影响男性生殖功能。
当药物使用者决定恢复生育功能时,可通过注入 DMSO 将 SMA 完全溶解,失去 SMA 的多聚体便很快的丧失「杀精」效果。
由于在老鼠、猴子良好的实验效果,自上世纪 80 年代开始,RISUG 的临床试验便开始有条不紊的展开。
1993 年,研究人员开展了首个临床一期试验,共纳入 38 名成年正常男性,通过注射不同浓度的 SMA 混合多聚体,主要对药物的安全性进行验证。
试验结果表明仅含有 DMSO 或低剂量 SMA 的聚体对精子数几乎没有长期影响,但当 SMA 超过 60mg 则能显著降低精子数。
另外,药物对性欲并无影响,
所有的试验对象在随访过程中均表示在使用药物后可以保证正常的性生活频率。
随后进行的二、三期临床试验更是凭借着超高的有效性和极好的安全性让人们看到了希望。
从 1998 年到 2017 年共有至少四个三期临床试验完成,平均有效率高达 97.7%,最高有效率超过 99%。
RISUG 一项临床试验有效性数据(纵坐标为使用人群无精百分比 )
另外 RISUG 的安全性也得到认可。已完成临床试验的随访时间为 6 个月到 7 年不等,均未报告出现严重的副作用。
加拿大顶级泌尿外科医生罗纳德(Ronald Weiss),在随 WHO 访问印度了解 RISUG 后,称
「该方法拥有极高的应用前景,如果可以证明其有效性和可逆性,那么输精管接扎手术便无人问津了。」
自上世纪棉酚的抑精作用被发现后,男性避孕药的探索步伐从未停止,相关临床工作便像雨后春笋一样展开。但因为长期服用会造成低钾血症甚至永久性无精子等副作用,棉酚逐渐淡出视野。
后续探索出的男性避孕药大体分为两类:一类是激素避孕药,另一类是非激素避孕药。
前者
是通过给予外源雄性激素,负反馈抑制男性内分泌轴,最终抑制内源睾酮的合成和精子的形成;后者主要直接影响精子生成或间接抑制精子活力与其他非生殖细胞活性,最终达到避孕效果。
然而,不论是两类中哪种避孕药,由于药物自身限制,均止步于一、二期临床试验。
归纳起来,有以下几种因素造成了其发展困境。
首先,药物成功率很难保证。与男性不同,女性的排卵周期可以像时钟一样准确,容易被激素药物调节周期从而达到避孕效果。而且,女性每次排卵数量有限,药物使用后利于控制,有效性较高。
然而由于天然生理构造差异,避孕药对男性就如同球场上一个守门员同时防守几亿进球,不亚于让未满月婴儿连续扑救「梅西+C 罗」的定点射门,难度可想而知。多数激素类药物都因为有效性差、持续性短而「中道崩殂」。
另外,有些药物停用后无法恢复生育能力。一般来讲,安全的避孕药应保证在停药的 16 周内恢复生育功能。
然而如棉酚这样通过直接抑制精子发生的非激素药物很难短时间内逆转生育能力,这也成了男性避孕药保证安全性主要难点之一。
此外,药物副作用也让发展步履维艰。
对于外源使用的避孕药,常需要大剂量使用。除了可能出现体重增加、免疫下降等情况外,还会降低血液中高密度脂蛋白含量,增加动脉粥样硬化等疾病的发生风险。
相比之前出现的各类男性避孕药,RISUG 是目前唯一一款完成三期临床试验的男性避孕药。凭借着超高的有效率、得到认可的安全性以及让男人放心的可逆转性,
似乎 RISUG 真的能改变男性避孕药困境。
早在二十世纪末,当第一个三期临床试验完成之后,WHO 便派出工作组,对 RISUG 的安全性和有效性进行分析,罗纳德也在其中。
然而,原本被抱有极大希望的 RISUG 还未出世便被泼了冷水:WHO 否绝了其在全球推广的可能性。
原来,经过调研 WHO 发现,该药物生产仅停留在「小作坊」阶段,根本不满足药物批量生产标准。
同时因为部分数据缺失,调查人员指出 RISUG 不符合国际新药品准管理条例,安全性和有效性无法得到保证,不能进行世界范围内推广。
因时过境迁,WHO 的 RISUG 原分析报告已无处找寻。但根据印度药物发展情况看,其对该药物的质疑其实不无道理。
根据现行标准,要想得到美国 FDA 批准,药物生产必须达到一定规模量产。根据 2018 年发表的一篇系统比较印度和美国之间新药批准差异的文章显示,要想得到 FDA 批准需要至少达到 100 万剂的生产规模。
印度与美国新药生产量产要求对比
图源:参考资料 10
相比之下,印度方面并无生产规模要求。如果量产要求不到位,只停留在小规模生产,将无法通过 FDA 审核。
另外,相较 WHO 推荐指南,印度在新药批准安全性审核上很不规范。比如在对有些药物审核时,印度药监局并不会亲自审查临床试验结果,而是交给其他药物公司来提供专家审核意见,并根据审核意见给予批准。
甚至在现行 1988 年制定的药物批准规则中规定,在「为了公众利益」的情况下,药监局可以在药物的有效性和安全性仍缺少科学证据的条件下批准药物使用。
然而,印度方面却坚持称试验的安全性毋庸置疑。
「我们已经完成了针对来自全国五个中心 282 名志愿者的临床研究,没有任何不良反应出现」,印度医学研究所生殖中心主任沙马医生称「在我对 RISUG 药物长达 25 年的研究过程中,从未有一例问题报告。」
「目前出现的耽搁都因为美国 NIH 造成的,」RISUG 的研究人员称「即使在 WHO,有很多人不愿意看到药物通过药审,因为他们想研发能有持续需求、带来长期利益的激素类避孕药」。
百般阻挠背后的原因很简单:RISUG 无利可图。
相比于现有的男性避孕技术,RISUG 的成本极低。据报道,这一药物价格仅为 10 美元。相比于由女性避孕药和避孕套产业每年带来几十亿的利润,这点儿钱微乎其微。
同时,RISUG 拥有超长的「待机」能力,一次注射便能维持 13 年的避孕作用。对于医药公司来说,这种「一次顶十年」的疗效根本没有吸引「回头客」。
因此,拥有极低的使用成本、超长的持续性的 RISUG 自然就被利益趋导的医药公司拒之门外了。
当然,不仅印度方面认为审核有问题,罗纳德医生同样不认同 WHO 的结论,于是自上世纪 90 年代末开始,他便努力推进 RISUG 在北美国家的落地。
但是当向加拿大健康管理局进行提交材料时被告知,因为临床试验标准、伦理学要求的差异性,所有的试验都要重新做。如果要重新进行每一个试验将会耗费数百万美元,这是几乎不可能的事情。
理想丰满的罗纳德被骨感的现实摁在地上摩擦,最终也因为研发无门被迫放弃了 RISUG 在北美地区的市场化。
双方就药物安全性和有效性几十年来争议不断。但不管怎样,WHO 的一票否决让还未走出国门的 RISUG 石沉大海。
与此同时,RISUG 在印度的市之路也并不顺利,自上世纪九十年代三期临床试验证实其有效性后,为进一步扩大三期试验规模以获得更高循证医学证据,印度研究人员开始招募更多的志愿者参加临床试验。
然而两年过去,仅有 64 名志愿者参加,远未达印度卫生部医学委员会 500 名志愿者的招募目标。
观念的限制在其中起到了不可忽视的作用,真正阻碍这一药物上市的其实是男性自己。
印度是一个父权主导的社会,女性在家庭中的地位远低于男性。刻板印象里,男性普遍认为怀孕生子、照顾家庭生活完全是女性的责任,和自己无关。
印度女性为争取权利游行示威
图源:YouTube 截图
这给 RISUG 在印度的推广造成重大障碍——印度男性会天然认为避孕不是自己的事。
原本走在「康庄大道」上的 RISUG 似乎已经走到尽头,这款可能改变世界的男性避孕药正在等待一个挽回它的人。
「没有女性能活着看到在自己的生育期内有男人使用避孕药」,
在一堂斯坦福大学课上,被誉为「女性避孕药之父」、顶级化学家卡尔(Carl Djerassi)开玩笑的说,
「这么多年下来,所有男性避孕药还停留在发展阶段。」
全班哄堂大笑,除了当时还在读研的艾琳(Elaine Lissner),因为她的大脑里反复重复着一个问题,「为什么女性就要承受巨大的避孕措施,为什么有那么多女性的选择而没有男性选择?」
带着为改变世界避孕现状、为「平权主义」发声的目的,2005 年,她成立了一家非盈利组织成为男性避孕信息项目(MCIP)用于推动全球男性避孕药的研发工作。
随后,她发现 RISUG 是一种极有潜力的候选药物。但因为缺少资金,她只能停留在跟踪和发布相关研究信息,无法对新药研发起到实质性作用。
2009 年,伴随着美国房地产业兴起,早期在父亲旗下房产投资的艾琳短期内赚得了一大笔钱。她迅速用赚来的钱建立了一个私人基金 Parsemus 并开始支持 RISUG 的药物研发。
2010 年 2 月,Parsemus 以 10 万美元买下了 RISUG 的国际权限,并开展与印度的国际合作对 RISUG 进行研发。
原本准备大战宏图、推进 RISUG 在美国上市时,艾琳被 FDA 告知和罗纳德相同的要求
「如果想通过,需要重新开展包括基础和临床的全部试验。」
这也就意味着艾琳至少需要至少 50 万美元开展临床试验,整个审批过程需要 400~500 万美元。
但她没有放弃。为了避免与印度 RISUG 混淆,她决定将会重新命名 Vasalgel,调整原有的药物配方,在美国重新开展全部试验。
据官网显示,Parsemus 旗下的研究团队已经从 2011 年末便开始进行基础毒理学测试,目前其动物安全性已经得到保证,并开始全面进行临床试验。
2011 年,在艾琳的帮助下,印度研究团队得到了 10 万美元盖茨基金。虽然 10 万美元对于新药研发杯水车薪,
但却为 RISUG 带来了最重要的东西:关注度和接受度。
根据超过 Parsemus 网站上显示,已有超过 23000 名男性和女性签署协议愿意参加 Vasalgel 的临床试验。
除此之外,该药物的研发得到了政府的全力支持。印度政府计划将在全国范围内再招募 500 名病人开展多个临床试验。
「对药物的安全性、有效性,会精益求精,不让任何人担心其副作用。我们的目标就像一则避孕套广告台词一样」,艾琳在访谈中提到,「好到你完全忘了它。」
已经 52 岁的艾琳,在采访中称自己会不放弃 Vasalgel 的研发。
「生育权、女性健康、男性权利、环境人口、意外怀孕,实际上这些问题都紧紧地绑在一起。如果人们可以自由地决定什么时候要孩子,那么将会解决包括贫穷在内人类面临的一系列问题创造无限的可能。」
根据官网显示,Vasalgel 已经完成动物的有效性和安全性测试,目前正在有序开展一期临床研究。
印度方面,在经过多年的临床试验研究后,RISUG 的科研人员又再次向印度药监局提交了药物上市申请,预计将于明年公布审核结果。
目前全球每年有超过 2.13 亿次怀孕,其中 40%(8500 万)为意外怀孕,50%(1.06 亿)最终选择流产。
如果 RISUG 或 Vasalgel 通过药监局审核批准上市,那么它将是自 400 年前避孕套发明以来,人类历史上的首款男性避孕药。
(内容审核:gyouza)
致谢:本文由 华南理工大学生物科学与工程学院生物制药系副研究员 关溯、湖州市中心医院泌尿外科副主任医师 彭福生 专业审核
题图来源:图虫创意
参考资料:
1.中国医药网
http://news.pharmnet.com.cn/news/2018/12/03/513200.html
2.https://thewire.in/health/risug-injectable-male-contraceptive
3.Annual report of Indian Council of Medical Research (2017~2018)
4.https://pubmed.ncbi.nlm.nih.gov/31571633/
5.https://pubmed.ncbi.nlm.nih.gov/32082579/
6.https://pubmed.ncbi.nlm.nih.gov/8222664/
7.https://pubmed.ncbi.nlm.nih.gov/43211/
8.https://pubmed.ncbi.nlm.nih.gov/12521662/
9.Annual report of Indian Council of Medical Research (2018~2019)
10.Regulatory Requirements and Drug Approval Process in India, Europe and US. Sawant et al., Pharmaceut Reg Affairs 2018, 7:2 DOI: 10.4172/2167-7689.1000210
11.https://www.nytimes.com/roomfordebate/2014/01/01/thinking-beyond-the-birth-control-pill/men-deserve-birth-control-options-too
12.https://stanfordmag.org/contents/this-time-it-s-a-guy-thing
13.https://www.elle.com/culture/career-politics/a34621/male-contraception-vasalgel/
14.Sedgh et al., 2014. Intended and unintended pregnancies worldwide in 2012 and recent trends. Stud Fam Plann, 45:301–14.
15.https://www.webcitation.org/5zHEacvXHurl=http://www.dailypioneer.com/307917/Poor-response-from-male-volunteers-hits-RISUG-clinical-trial.html
16.https://thedawnlitpost.com/2016/11/the-professor-who-had-to-spend-half-his-life-to-make-the-drug-india-needs/
 女性避孕药使用药物占比
女性避孕药使用药物占比








 个人中心
个人中心
 我是园区
我是园区




